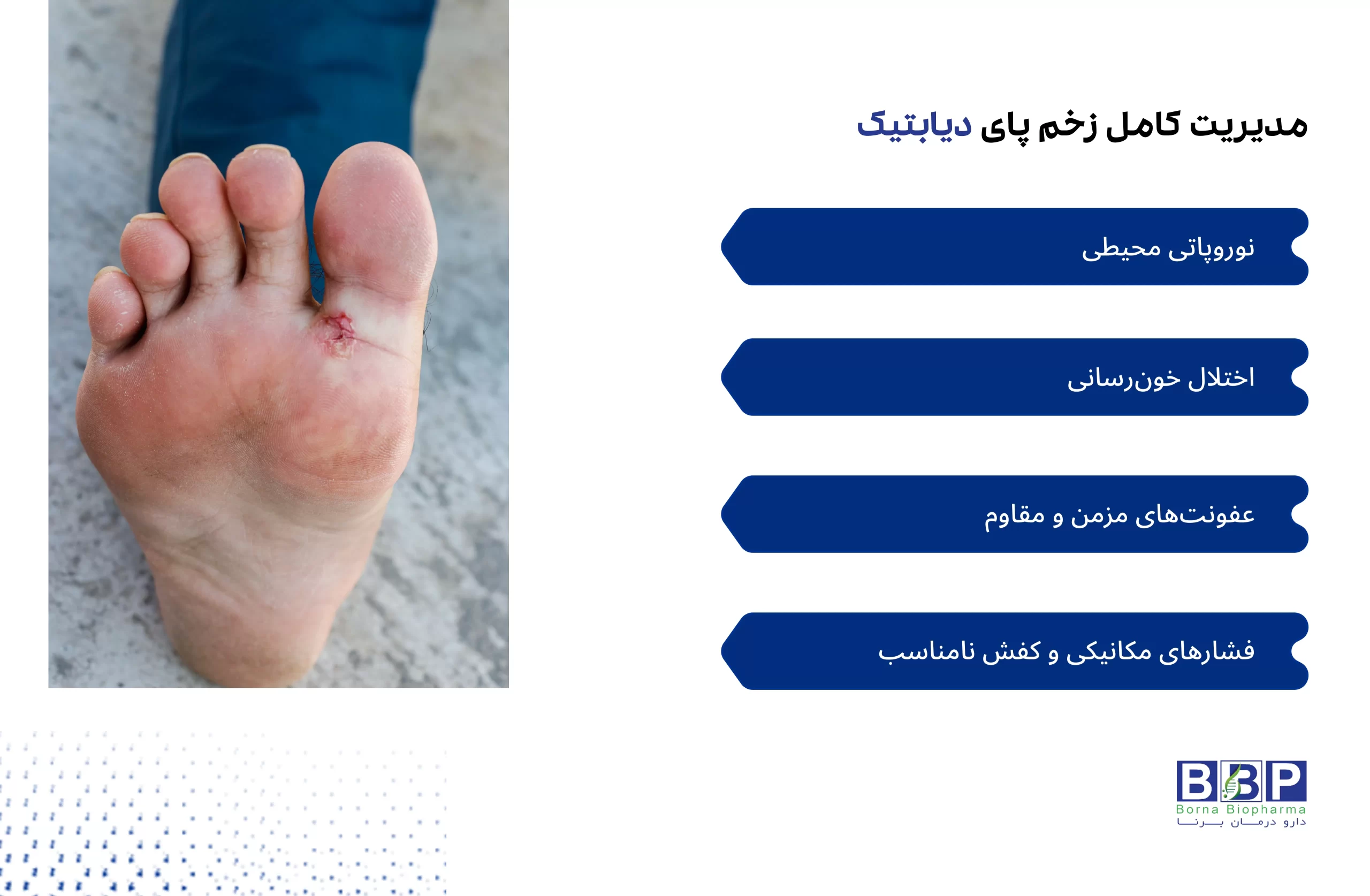
در دنیای پزشکی امروز، یکی از پیچیدهترین و پرچالشترین معضلاتی که سلامت بیماران مبتلا به دیابت را تهدید میکند، زخم پای دیابتیک است؛ اختلالی که نهتنها کیفیت زندگی را بهشدت تحتتأثیر قرار میدهد، بلکه در صورت بیتوجهی، میتواند پیامدهایی جبرانناپذیر به همراه داشته باشد. بیتردید، سیاه شدن پای دیابتی بهعنوان یکی از مراحل وخیم این آسیب، هشداری است برای اقدام سریع و درمان مؤثر. در این میان، آگاهی از انواع زخم های دیابتی و شناخت ساختار و مکانیسم شکلگیری آنها، گامی کلیدی برای پیشگیری و مداخله بهموقع محسوب میشود.
زخم پا در بیماران دیابتی پدیدهای است که ریشه در ترکیبی از عوامل پاتوفیزیولوژیک دارد؛ از نوروپاتی محیطی و اختلال جریان خون گرفته تا عفونتهای مقاوم به درمان. این فرایند بهظاهر تدریجی، در سکوتی خطرناک پیش میرود و گاهی، تنها با یک خراش کوچک آغاز میشود، اما میتواند به نابودی بافت و از دست رفتن عضو بیانجامد. اهمیت درجه بندی زخم پای دیابتی در اینجاست که معنا پیدا میکند؛ سیستمی نظاممند برای ارزیابی شدت و گستره آسیب، که راهنمای پزشکان در انتخاب مسیر درمانی و پیشبینی پیشآگهی بیمار است.
در این محتوا، به واکاوی علمی و دقیق مفاهیم مرتبط با زخم پای دیابت پرداخته خواهد شد. از بررسی علل و مکانیسمهای ایجاد، تا تحلیل مراحل پیشرفت و پیامدهای غفلت از درمان. همچنین، روشهای استاندارد و بهروز درجه بندی زخم پای دیابتی، و راهکارهای عملی برای پیشگیری از سیاه شدن پای دیابتی بهطور جامع تشریح میشوند. این مسیر دانشی، شما را از شناخت تهدیدها به سوی درک راهحلها هدایت خواهد کرد؛ تا تصمیمگیری آگاهانه، جایگزین واکنش دیرهنگام شود و سلامت پای بیماران دیابتی در مسیر حفاظت پایدار قرار گیرد.
مهمترین علتهای ایجاد زخم پای دیابتی که باید بشناسید!
زخم پای دیابتیک بهعنوان یکی از جدیترین و پرهزینهترین عوارض شناخته میشود. این آسیب پنهان و تدریجی، اگر بهموقع شناسایی و درمان نشود، میتواند به سیاه شدن پای دیابتی و در نهایت قطع عضو منجر گردد. با این حال، بخش قابلتوجهی از این موارد با شناسایی زودهنگام و مدیریت علل ایجاد زخم قابل پیشگیری هستند. آگاهی از چرایی و چگونگی شکلگیری انواع زخم های دیابتی، همچون یک نقشه راه عمل میکند؛ نقشهای که مسیر پیشگیری، درمان و حتی بازگرداندن کیفیت زندگی را روشن میسازد.
هر زخم کوچک یا خراش سطحی در پای فرد مبتلا به دیابت، میتواند به زخمی عمیق تبدیل شود. این اتفاق، نتیجه زنجیرهای از عوامل پاتوفیزیولوژیک، محیطی و رفتاری است که بهصورت همافزا عمل میکنند. شناخت دقیق این عوامل و استفاده از درجه بندی زخم پای دیابتی برای ارزیابی شدت، نهتنها احتمال مداخله مؤثر را افزایش میدهد، بلکه خطر پیشرفت به مراحل غیرقابل برگشت را کاهش میدهد.
نوروپاتی محیطی (کاهش یا از دست رفتن حس پا)
نوروپاتی محیطی، یکی از شایعترین پیامدهای دیابت طولانیمدت است که منجر به کاهش حس درد، فشار و دما در پاها میشود. این فقدان حس، موجب میگردد که بیمار حتی متوجه ایجاد خراش یا تاول کوچک نشود. با گذشت زمان، این زخمهای کوچک بدون مراقبت باقی مانده و عفونت در آنها نفوذ میکند. علاوه بر این، نوروپاتی میتواند عملکرد عضلات کوچک پا را مختل کند و باعث تغییر شکل پا شود، که خود نقاط فشار جدیدی ایجاد کرده و زمینهساز زخم میشود. کاهش حس محافظتی پا، بهنوعی هشدار طبیعی بدن را خاموش میکند و زخم بدون نشانههای هشداردهنده پیشرفت میکند.
اختلال خونرسانی (ایسکمی اندام تحتانی)
اختلال خونرسانی، ناشی از آترواسکلروز یا انسداد عروق محیطی، یکی دیگر از علل اصلی زخم پای دیابتیک است. وقتی جریان خون به اندام تحتانی کاهش مییابد، اکسیژن و مواد مغذی ضروری برای ترمیم بافت به محل زخم نمیرسند. این امر، روند ترمیم را کند کرده و سیستم ایمنی را در مقابله با عوامل عفونی ناتوان میسازد. در موارد پیشرفته، کمبود خونرسانی منجر به سیاه شدن پای دیابتی یا قانقاریا میشود که یک وضعیت اورژانسی است. درمان این بیماران معمولاً نیازمند رویکردهای تهاجمی مانند آنژیوپلاستی یا جراحی بایپس عروقی است تا جریان خون بازگردانده شود.
عفونتهای مزمن و مقاوم
سیستم ایمنی بیماران دیابتی به دلیل هایپرگلیسمی مزمن، عملکرد بهینهای ندارد. این موضوع، راه را برای نفوذ و رشد میکروارگانیسمها باز میکند. زخمهای آلوده میتوانند بهسرعت عمق پیدا کرده و به بافتهای نرم، استخوان و حتی جریان خون گسترش یابند. وجود عفونت، نهتنها بهبودی را به تأخیر میاندازد، بلکه خطر نکروز را بهطور چشمگیری افزایش میدهد. در این شرایط، استفاده از آنتیبیوتیکهای قوی و مراقبت زخم پای دیابتی پیشرفته ضروری است، اما بدون کنترل قند خون، حتی بهترین درمانها هم اثربخشی محدودی خواهند داشت.
فشارهای مکانیکی و کفش نامناسب
کفش نامناسب یا فشار مکانیکی مداوم بر نقاط خاص پا، عامل مهم دیگری در ایجاد انواع زخم های دیابتی است. بیماران دیابتی به دلیل تغییر شکل پا یا کاهش حس، متوجه این فشارها نمیشوند و تروماهای مکرر کوچک ایجاد میشود. این فشارها میتوانند بهسرعت به زخمهای باز تبدیل شوند، خصوصاً اگر پوست خشک یا نازک باشد. استفاده از کفشهای طبی استاندارد، کفیهای محافظ و بررسی روزانه پا، نقش کلیدی در پیشگیری از این نوع آسیب دارد.
کنترل نامناسب قند خون
قند خون بالا، همانند یک سم پنهان، تمامی فرآیندهای ترمیمی و دفاعی بدن را مختل میکند. از آسیب به اعصاب و عروق گرفته تا تضعیف ایمنی، همه تحت تأثیر مستقیم هایپرگلیسمی قرار دارند. حتی اگر علت اصلی زخم یک خراش ساده باشد، کنترل ضعیف قند خون، روند بهبودی را کند کرده و شانس عفونت را افزایش میدهد. پایش منظم قند خون، پایبندی به رژیم غذایی مناسب و استفاده صحیح از داروها، اساس جلوگیری از گسترش زخم پای دیابتیک است.
| علت ایجاد زخم پای دیابتی | توضیح و اثرات |
| نوروپاتی محیطی | کاهش یا از دست رفتن حس درد، فشار و دما در پا؛ عدم احساس آسیب، تغییر شکل پا و ایجاد نقاط فشار جدید |
| اختلال خونرسانی (ایسکمی) | کاهش جریان خون به اندام تحتانی به دلیل آترواسکلروز یا انسداد عروق؛ کندی روند ترمیم و ضعف سیستم ایمنی |
| عفونتهای مزمن و مقاوم | ضعف سیستم ایمنی ناشی از هایپرگلیسمی؛ نفوذ میکروبها، گسترش عفونت به بافتهای عمیق و استخوان |
| فشارهای مکانیکی و کفش نامناسب | ایجاد تروماهای مکرر به علت کفش غیر استاندارد یا تغییر شکل پا؛ زخمهای باز و آسیب به پوست نازک |
| کنترل نامناسب قند خون | هایپرگلیسمی مزمن که باعث آسیب به اعصاب و عروق، تضعیف ایمنی و کندی روند بهبود زخم میشود |
تفاوت انواع زخم دیابتی با سایر زخمها: نکات کلیدی و تخصصی
تشخیص و مدیریت زخم پای دیابتیک است؛ زخمی که ماهیت، پیشرفت و درمان آن به طرز چشمگیری با سایر انواع زخمها تفاوت دارد. این تفاوتها، از مباحث پیچیده و تخصصی محسوب میشوند که در مراکز تخصصی دیابت به طور جامع مورد بررسی و درمان قرار میگیرند. عدم شناخت این تفاوتها میتواند منجر به درمان نادرست، پیشرفت زخم و در نهایت بروز مشکلاتی مانند سیاه شدن پای دیابتی یا قطع عضو شود.
انواع زخم دیابتی نه تنها یک آسیب موضعی است بلکه نمایانگر مجموعهای از اختلالات پاتوفیزیولوژیک در سیستم عصبی، عروقی و ایمنی بدن بیمار است. بنابراین، تمایز دقیق بین زخمهای دیابتی و سایر زخمها، به ویژه در نواحی حساس مانند زخم دیابتی روی ساق پا یا زخم دیابتی روی پا، بسیار حائز اهمیت است.
در این قسمت، با نگاه علمی و دقیق به تفاوتهای اساسی این نوع زخمها خواهیم پرداخت. این شناخت به پزشکان، پرستاران، بیماران و مراقبان کمک میکند تا با درک بهتر، مسیر درمانی مناسبتر و مؤثرتری را انتخاب کنند. همچنین، مراجعه به مراکز تخصصی دیابت برای کنترل و درمان به موقع زخم بسیار حائز اهمیت بوده تا از بروز عوارض شدید و غیرقابل بازگشت جلوگیری شود.
چرا باید تفاوت انواع زخم دیابتی با سایر زخمها را بدانیم؟
آگاهی از تفاوتهای اساسی میان زخم پای دیابتیک و زخمهای دیگر، نه صرفاً یک موضوع علمی، بلکه یک ضرورت بالینی است. چرا که درک دقیق این تفاوتها باعث میشود:
- درمان هدفمند و اختصاصی برای هر نوع زخم اعمال شود.
- از پیشرفت زخم به مرحلهای که نیاز به درجه بندی زخم پای دیابتی و مداخلات شدیدتری مانند جراحی باشد، پیشگیری شود.
- تشخیص زودهنگام عفونتها و مشکلات عروقی در مراحل اولیه فراهم گردد.
- هزینههای درمانی کاهش یافته و کیفیت زندگی بیمار حفظ شود.
در واقع، عدم تمایز دقیق ممکن است به بروز خطاهای درمانی، تشخیصهای اشتباه و در نهایت از دست رفتن عضو منجر شود. به همین دلیل، آشنایی با ویژگیهای متمایز این زخمها یک مهارت اساسی برای کادر درمان و حتی خود بیماران است.
تفاوتهای اساسی انواع زخم های دیابتی با سایر زخمها
علت ایجاد زخم
- زخم دیابتی ناشی از ترکیبی از نوروپاتی محیطی، ایسکمی (کاهش خونرسانی) و عفونتهای مزمن است.
- در حالی که سایر زخمها ممکن است ناشی از تروما، جراحی، یا بیماریهای عفونی مستقل باشند.
نوروپاتی باعث کاهش حس محافظتی پا شده و بیمار ممکن است حتی متوجه ایجاد زخم نشود. ایسکمی جریان خون را محدود میکند و مانع ترمیم میشود. این ترکیب، منحصر به فرد بودن زخم دیابتی را رقم میزند، به طوری که زخمهای دیگر معمولاً یکی از این عوامل را به تنهایی دارند.
محل شایع بروز زخم
- زخم دیابتی بیشتر در نواحی تحت فشار مانند کف پا، انگشتان و گاهی ساق پا رخ میدهد.
- سایر زخمها ممکن است در هر نقطهای از بدن ظاهر شوند و اغلب به محل تروما محدود هستند.
در بیماران دیابتی، تغییر شکل پا و فشار مکرر نقاط خاص باعث ایجاد زخم میشود، که حتی ممکن است به دلیل کاهش حس بیمار، بدون درد و نشانههای هشداردهنده باشد. در مقابل، زخمهای ناشی از آسیبهای دیگر معمولاً با درد و التهاب سریع همراه هستند.
روند التیام زخم
- زخم دیابتی به دلیل نقص در خونرسانی، عملکرد سیستم ایمنی و آسیب عصبی، به سختی و کندی بهبود مییابد.
- زخمهای غیر دیابتی معمولاً روند بهبود طبیعیتر و سریعتری دارند.
هایپرگلیسمی مزمن در بیماران دیابتی موجب تخریب سلولی و کاهش بازسازی بافت میشود. این مسئله در کنار وجود عفونتهای مکرر، روند درمان را پیچیده و زمانبر میکند.
احتمال بروز عفونت و عوارض
- عفونت در زخم دیابتی بسیار شایعتر و معمولاً مقاومتر به درمان است.
- در سایر زخمها، عفونتها معمولاً کنترلپذیرتر و کمتر مکرر هستند.
ضعف سیستم ایمنی و خونرسانی ضعیف در بیماران دیابتی، محیط مناسبی برای رشد باکتریها و عفونتهای مقاوم ایجاد میکند. این موضوع ریسک سیاه شدن پای دیابتی و نکروز را به شدت افزایش میدهد.
نیاز به ارزیابی تخصصی و درجه بندی
- درجه بندی زخم پای دیابتی با سیستمهای تخصصی مثل Wagner یا سیستم University of Texas برای تعیین شدت و نوع درمان ضروری است.
- در حالی که اکثر زخمهای دیگر نیازی به چنین درجهبندی تخصصی ندارند.
در مراکز دیابت، ارزیابی دقیق زخم به منظور تعیین عمق، وجود عفونت، و میزان خونرسانی انجام میشود تا بهترین برنامه درمانی انتخاب گردد. این پروسه تخصصی کمک میکند تا از پیشرفت به مراحل خطرناکتر جلوگیری شود.
شناخت تفاوتهای اساسی زخم پای دیابتیک با سایر زخمها، قدمی حیاتی در مسیر پیشگیری و درمان موفق است. مراجعه به مراکز تخصصی دیابت که دارای تجهیزات و دانش بروز برای تشخیص، درجه بندی و مدیریت این زخمها هستند، میتواند از پیشرفت آسیب جلوگیری کرده و به حفظ کیفیت زندگی بیماران کمک شایانی نماید. با توجه به خطرات جدی مانند سیاه شدن پای دیابتی و نیاز به مراقبتهای پیچیده، افزایش آگاهی و آموزش دقیق تفاوتها، به یک ضرورت اجتنابناپذیر تبدیل شده است.
| ویژگی | زخم پای دیابتی | سایر زخمها |
| علت ایجاد زخم | ترکیبی از نوروپاتی محیطی، ایسکمی (کاهش خونرسانی)، عفونت مزمن | ناشی از تروما، جراحی، یا بیماریهای عفونی مستقل |
| نوروپاتی و تأثیر آن | کاهش حس محافظتی پا، بیمار ممکن است از وجود زخم بیخبر باشد | معمولاً درد و حساسیت وجود دارد |
| محل شایع بروز زخم | نواحی تحت فشار: کف پا، انگشتان، گاهی ساق پا | در هر نقطهای از بدن، غالباً محل تروما |
| روند التیام زخم | کند و دشوار به دلیل نقص خونرسانی، ضعف سیستم ایمنی و آسیب عصبی | معمولاً سریعتر و طبیعیتر |
| هایپرگلیسمی مزمن | باعث تخریب سلولی و کاهش بازسازی بافت میشود | وجود ندارد یا تأثیر کمتری دارد |
| احتمال بروز عفونت | بسیار شایعتر و مقاومتر به درمان | کنترلپذیرتر و کمتر مکرر |
| ضعف سیستم ایمنی | قابل توجه و منجر به افزایش خطر عفونت و نکروز | معمولاً سیستم ایمنی طبیعیتر |
| نیاز به ارزیابی تخصصی | درجهبندی با سیستمهای تخصصی (مثل Wagner، دانشگاه تگزاس) | معمولاً نیازی به درجهبندی تخصصی ندارد |
| اهمیت مراقبت و پیشگیری | بسیار حیاتی برای جلوگیری از قطع عضو و عوارض جدی | بستگی به نوع و شدت زخم دارد |
دستهبندی انواع زخم پای دیابتیک: شناخت زخم نوروپاتیک، ایسکمیک و نوروایسکمیک
این زخمها معمولاً در نواحی مختلفی از بدن مانند زخم دیابت کف پا و زخم دیابتی روی ساق پا بروز میکنند و بسته به علتهای زمینهای به سه دسته اصلی تقسیم میشوند: زخم نوروپاتیک، زخم ایسکمیک و زخم نوروایسکمیک. هر یک از این نوع زخمها ویژگیها، علائم و روشهای درمانی مخصوص به خود دارند که در ادامه به تفصیل به آنها پرداخته میشود.
در مواجهه با این زخمها، درمان به موقع و اصولی اهمیت بسیار زیادی دارد. مراقبت دقیق از زخم، کنترل دقیق قند خون، استفاده از روشهای نوین درمانی و همکاری با مراکز تخصصی دیابت، از جمله مهمترین گامها برای جلوگیری از پیشرفت زخم و عوارض جدی مانند سیاه شدن پای دیابتی یا حتی قطع عضو است. برای دریافت راهنماییهای تخصصی و اطلاعات بیشتر درباره روشهای پیشرفته درمان زخم دیابت، مراجعه به یک مرکز دیابت معتبر توصیه میشود که میتواند با ارائه خدمات درمانی جامع، نقش کلیدی در بهبود و پیشگیری ایفا کند.
شناخت دقیق این سه نوع زخم و توجه به علائم و نشانههای هر کدام، اولین قدم در مسیر مراقبت صحیح است که به شما کمک میکند تا به موقع به درمان مناسب دست یابید و از پیامدهای جبرانناپذیر جلوگیری کنید.
زخم پای دیابتیک نوروپاتیک؛ چرا باید علائم آن را جدی بگیرید تا از عوارض وحشتناک جلوگیری کنید!
اگر زود اقدام نکنید، ممکن است فرصت طلایی درمان را از دست بدهید! زخم پای دیابتیک، به ویژه نوع نوروپاتیک آن، یکی از شایعترین و خطرناکترین انواع زخمهای دیابتی است که به دلیل آسیب به اعصاب محیطی ایجاد میشود. در این حالت، کاهش حس و ضعف عملکرد عصبی باعث میشود بیمار حتی از وجود زخم دیابتی روی پا و به ویژه زخم دیابت کف پا یا زخم دیابتی روی ساق پا بیخبر باشد. به دلیل این کاهش حس، زخمها معمولاً بدون درد بوده و به مرور زمان عمیقتر میشوند، به طوری که بیمار متوجه آسیبدیدگی نمیشود و درمان به تأخیر میافتد.
این زخمها برخلاف انواع دیگر، به سرعت پیشرفت میکنند زیرا فشارهای مکرر و ضربههای کوچک که به دلیل نقص حس درک نمیشوند، باعث وخیمتر شدن وضعیت زخم میگردند. این موضوع اهمیت درجه بندی زخم پای دیابتی را نشان میدهد؛ چرا که تشخیص دقیق و تعیین شدت زخم به پزشکان کمک میکند تا بهترین روش درمانی را انتخاب کنند. در صورت عدم درمان به موقع، زخم نوروپاتیک میتواند باعث ایجاد عفونتهای عمیق و گسترده شود که نهایتاً منجر به سیاه شدن پای دیابتی و حتی قطع عضو میشود.
از طرفی، مکان شایع این زخمها اغلب در ناحیه کف پا و ساق پا است که فشار بیشتری را تحمل میکنند و مستعد آسیبدیدگی هستند. به همین دلیل، توجه به مراقبتهای پیشگیرانه در این نواحی بسیار مهم است. استفاده از کفشهای مناسب و حفظ بهداشت دقیق پا میتواند از پیشرفت و بروز عوارض خطرناک جلوگیری کند.
علائم زخم نوروپاتیک
- کاهش یا فقدان حس درد و دما در محل زخم
- تورم و التهاب موضعی
- تغییرات رنگ پوست اطراف زخم
- ترک خوردگی و خشکی پوست
- وجود زخمهای عمیق، به ویژه در نواحی تحت فشار مانند کف پا
- عوامل خطر زخم نوروپاتیک
- کنترل نامناسب قند خون و هایپرگلیسمی مزمن
- نوروپاتی محیطی و آسیب عصبی دیابتی
- استفاده مکرر و فشار بر نقاط خاص پا بدون استراحت کافی
- کاهش حساسیت به درد و آسیبهای مکرر به بافتها
- سابقه زخم قبلی یا قطع عضو
زخم پای دیابتیک ایسکمیک؛ نشانههای پنهانی که سلامت پای شما را تهدید میکند!
نادیده گرفتن این علائم یعنی نزدیک شدن به قطع عضو! زخم پای دیابتیک ایسکمیک یکی از انواع مهم و خطرناک انواع زخمهای دیابتی است که به دلیل کاهش شدید خونرسانی به بافتهای پای بیماران دیابتی ایجاد میشود. این نوع زخم، برخلاف زخم نوروپاتیک که ناشی از آسیب عصبی است، به علت انسداد یا تنگی عروق محیطی به وجود میآید. کاهش جریان خون به بافتها باعث میشود اکسیژن و مواد مغذی کافی به محل زخم نرسد، روند ترمیم به شدت کند شود و در نهایت بافتها دچار آسیبهای جبرانناپذیر شوند. به همین دلیل است که زخم ایسکمیک در بیماران دیابتی بسیار خطرناک تلقی میشود و نیازمند توجه و درمان فوری است.
اغلب افرادی که به زخم ایسکمیک مبتلا میشوند، علاوه بر دیابت، به بیماریهای عروقی مانند تصلب شرایین نیز دچار هستند که باعث محدود شدن جریان خون در عروق پا میشود. این وضعیت موجب بروز زخم دیابت کف پا و زخم دیابت ساق پا میگردد که اغلب با درد شدید همراه است و روند بهبودی آنها بسیار کند و دشوار است. تشخیص به موقع و دقیق این نوع زخمها اهمیت بسیاری دارد، زیرا نادیده گرفتن علائم اولیه میتواند به پیشرفت زخم، عفونت گسترده، و در نهایت به قطع عضو منجر شود.
علائم زخم ایسکمیک معمولاً شامل درد شدید، رنگ پریدگی یا کبودی پوست، سردی ناحیه آسیبدیده و کندی در روند بهبود زخم است. به همین دلیل، مراقبتهای تخصصی و مداخله پزشکی زودهنگام، کلید اصلی جلوگیری از بروز عوارض شدید مانند سیاه شدن پای دیابتی است. کنترل دقیق قند خون، ارزیابی جریان خون پا، و استفاده از روشهای درمانی تخصصی در مراکز درمانی معتبر، بخش مهمی از فرآیند مدیریت این زخمها محسوب میشود.
علائم زخم ایسکمیک
- درد شدید در محل زخم، حتی در زمان استراحت
- سردی و رنگ پریدگی پوست اطراف زخم
- کندی التیام زخم
- کاهش نبضهای محیطی در پا
- زخمهایی با حاشیه مشخص و عمیق
- تشخیص و افتراق زخم ایسکمیک
- انجام آزمایشهای تصویربرداری مانند سونوگرافی داپلر عروق
- بررسی میزان اشباع اکسیژن بافتی
- آزمایش فشار مچ پا و نسبت آن به فشار بازویی (ABI)
- ارزیابی جریان خون و میزان ایسکمی موضعی
- افتراق زخم ایسکمیک از نوروپاتیک با توجه به علائم بالینی و نتایج تستهای تخصصی
زخم پای دیابتیک نوروایسکمیک؛ قاتل خاموش دیابت که باید همین امروز با آن مقابله کنید!
اگر درمان را به تعویق بیندازید، آسیب جبرانناپذیر رخ میدهد! زخم پای دیابتیک نوروایسکمیک یکی از پیچیدهترین و خطرناکترین انواع زخم پای دیابتیک است که به عنوان یک «قاتل خاموش» شناخته میشود. این زخم در اثر ترکیب دو عامل اصلی یعنی آسیب به اعصاب محیطی (نوروپاتی) و کاهش جریان خون به بافتها (ایسکمی) ایجاد میشود. این ترکیب دوگانه باعث میشود که نه تنها حس آسیب در ناحیه زخم به دلیل نوروپاتی کاهش یابد، بلکه بافتها به دلیل ایسکمی از اکسیژن و مواد مغذی محروم شده و روند ترمیم زخم به شدت کند و دشوار شود.
در این نوع زخم، وجود آسیب عصبی باعث میشود بیمار از درد یا فشارهای مکرر در زخم دیابت کف پا یا حتی زخم دیابتی روی ساق پا مطلع نشود. در عین حال، کاهش خونرسانی به بافتها روند بهبودی را مختل کرده و موجب میشود زخم به سرعت عمیقتر شده و به بافتهای عمیقتر و حتی استخوان نفوذ کند. این وضعیت منجر به افزایش خطر عفونتهای جدی، نکروز و سیاه شدن پای دیابتی میشود که در صورت عدم درمان به موقع، میتواند به قطع عضو منجر گردد.
مدیریت زخم نوروایسکمیک بسیار پیچیده و نیازمند توجه همزمان به هر دو عامل نوروپاتی و ایسکمی است. علاوه بر مراقبتهای تخصصی جهت بهبود زخم، کنترل دقیق قند خون، بهبود جریان خون از طریق روشهای درمانی عروقی و استفاده از درمانهای تخصصی زخم، ضروری است. شناخت دقیق و به موقع علائم این زخم، مانند تغییر رنگ پوست، کاهش حس، دردهای پراکنده یا مداوم و تأخیر در بهبودی، به بیماران این امکان را میدهد تا سریعتر به مراکز تخصصی درمان زخم دیابت مراجعه کنند و از عوارض خطرناک جلوگیری کنند.
با توجه به شدت و پیچیدگی این نوع زخم و جایگاه آن در درجه بندی زخم پای دیابتی، اهمیت توجه فوری و درمان اصولی آن غیرقابل انکار است. هرگونه تأخیر در درمان میتواند به از دست رفتن کامل سلامت پا و حتی قطع عضو منجر شود.
علائم زخم نوروایسکمیک
- درد متغیر و گاهی شدید
- کاهش یا فقدان حس در ناحیه زخم
- تغییر رنگ و سردی پوست همراه با تورم
- وجود زخمهای عمیق و عفونی
- ضعف در بهبود و التیام زخم
- مدیریت زخم نوروایسکمیک
- بهبود جریان خون با درمانهای دارویی یا جراحی عروقی
- مراقبت دقیق از زخم و کنترل عفونت
- کاهش فشار و استفاده از کفشها و وسایل مخصوص
- کنترل دقیق قند خون و عوامل خطرزای دیگر
- پیگیری منظم در مراکز تخصصی دیابت برای جلوگیری از پیشرفت زخم
شناخت این دستهبندیها و ویژگیهای هر نوع زخم، کمک میکند تا در روند درمان، تصمیمات دقیقتری اتخاذ شود و از بروز عوارض جدی مانند گسترش زخم یا زخم دیابت ساق پا جلوگیری شود. این شناخت همچنین به بیماران امکان میدهد تا علائم هشداردهنده را بهتر درک کرده و سریعتر به مراکز تخصصی مراجعه نمایند. اهمیت این موضوع زمانی بیشتر مشخص میشود که بدانیم مدیریت صحیح این زخمها میتواند تفاوت میان بهبودی کامل و نیاز به قطع عضو را رقم بزند.
| نوع زخم پای دیابتی | علت زمینهای | ویژگیها و علائم | عوامل خطر | روشهای درمانی |
| زخم نوروپاتیک | آسیب به اعصاب محیطی (نوروپاتی) | – کاهش یا فقدان حس درد و دما- زخم بدون درد، عمیقشونده- تورم، التهاب موضعی- خشکی و ترک پوست | – کنترل نامناسب قند خون- فشار و ضربه مکرر به پا- آسیب عصبی مزمن- سابقه زخم یا قطع عضو | – مراقبت دقیق از زخم- کنترل قند خون- استفاده از کفش مناسب- درمان موضعی و پیشگیری فشار |
| زخم ایسکمیک | کاهش جریان خون (انسداد عروق) | – درد شدید حتی در استراحت- سردی و رنگ پریدگی پوست- کندی التیام زخم- زخم عمیق با حاشیه مشخص | – بیماریهای عروقی مثل تصلب شرایین- دیابت کنترل نشده- سابقه بیماری قلبی و عروقی | – بهبود جریان خون (دارویی یا جراحی)- مراقبت تخصصی زخم- کنترل قند خون- پیگیری عروقی |
| زخم نوروایسکمیک | ترکیب نوروپاتی و ایسکمیک | – کاهش حس و درد متغیر- تغییر رنگ و سردی پوست همراه با تورم- زخم عمیق و عفونی- ضعف در بهبود | – ترکیب عوامل زخم نوروپاتیک و ایسکمیک- فشار مکرر بدون حس درد- اختلال شدید خونرسانی | – درمان همزمان اعصاب و عروق- کنترل دقیق قند خون- مراقبت از زخم و کاهش فشار- درمان تخصصی عفونت |
درجهبندی زخم پای دیابتی، کلید تشخیص دقیق و انتخاب بهترین روش درمان
زخم پای دیابتیک، یکی از مهمترین و چالشبرانگیزترین عوارض بیماری دیابت است که میتواند سلامت و کیفیت زندگی بیماران را به شدت تحت تأثیر قرار دهد. در این میان، درجه بندی زخم پای دیابتی نقش بسیار حیاتی در ارزیابی شدت زخم و برنامهریزی درمانی ایفا میکند. چرا که شناخت دقیق درجه زخم، نه تنها مسیر درمان را مشخص میکند بلکه در پیشگیری از عوارض خطرناکی مانند سیاه شدن پای دیابتی و قطع عضو نیز مؤثر است. این سیستمهای درجهبندی، ابزارهایی استاندارد و علمی هستند که متخصصان با استفاده از آنها میتوانند بهترین تصمیمات درمانی را اتخاذ کنند و روند بهبودی را به طور قابلتوجهی تسریع بخشند.
اهمیت درجهبندی زخم پای دیابتی: چرا شناخت دقیق ضروری است؟
- تشخیص صحیح شدت زخم: درجه بندی زخم پای دیابتی، میزان پیشرفت و آسیب بافتی را مشخص میکند که به ارزیابی روند درمان کمک شایانی میکند.
- پیشگیری از عوارض شدید: تعیین دقیق درجه زخم باعث میشود از پیشرفت زخمهای کوچک به زخمهای بزرگتر و عمیقتر که شامل زخم دیابتی روی پا و به ویژه زخم دیابتی روی ساق پا هستند جلوگیری شود.
- راهنمای انتخاب روش درمان: با توجه به درجه بندی، نوع درمان اعم از مراقبتهای موضعی، جراحی یا درمانهای پیشرفتهتر انتخاب میشود.
- ارزیابی روند بهبودی: پیگیری تغییرات درجه زخم، اثربخشی درمان را نشان میدهد و به تصمیمگیری درباره ادامه یا تغییر روشهای درمانی کمک میکند.
- کاهش هزینههای درمان: تشخیص به موقع و درجهبندی مناسب از بروز عوارض پرهزینه و طولانیمدت جلوگیری میکند.
در کنار این روند تشخیصی و درمانی، استفاده از کرمهای تخصصی مانند کرم زخم دیابتی برنامین در مراقبت موضعی زخمها اهمیت بسیار زیادی دارد. یکی از این محصولات نوین و مؤثر، کرم ترکیبی حاوی EGF (فاکتور رشد اپیدرمی)، نقره (سیلور) و سولفادیازین نقره است که با ترکیب چند عملکرد درمانی، یک راهکار چندجانبه برای تسریع التیام زخمهای پای دیابتیک ارائه میدهد.
EGF به عنوان یک فاکتور رشد مهم، فرآیندهای بازسازی سلولی را تحریک میکند و باعث افزایش تکثیر و مهاجرت سلولهای اپیتلیال میشود، که این امر مستقیماً به بهبود سریعتر و بازسازی بهتر بافتهای آسیبدیده کمک میکند. نقره به دلیل خواص ضد میکروبی قوی خود، به کاهش بار میکروبی و پیشگیری از عفونتهای مقاوم کمک کرده و مانع از گسترش باکتریها در محل زخم میشود. همچنین، سولفادیازین نقره یکی از بهترین ترکیبات ضدعفونیکننده است که به درمان عفونتهای پوستی کمک کرده و روند ترمیم را تسریع میکند.
مزیت اصلی این کرم ترکیبی در این است که همزمان با محافظت از زخم در برابر عفونتهای خطرناک، روند طبیعی ترمیم بافت را تقویت میکند؛ این موضوع به ویژه برای بیماران دیابتی که دچار زخم دیابتی روی ساق پا یا زخم دیابت کف پا هستند و در معرض عوارض شدید قرار دارند، اهمیت دوچندان دارد. استفاده منظم و کنترلشده از این کرمها میتواند نقش چشمگیری در کاهش طول دوره درمان، پیشگیری از پیشرفت زخم و بهبود کیفیت زندگی بیماران داشته باشد.
در نهایت، این کرم به عنوان یک مکمل درمانی استاندارد در کنار مراقبتهای تخصصی، استفاده از سیستمهای درجهبندی و مدیریت دقیق زخم دیابتی روی پا، یک راهکار جامع برای مقابله با این چالش بزرگ سلامت به شمار میروند و به بیماران کمک میکنند تا با کنترل بهتر و پیشگیری از عوارض جدی، زندگی سالمتری را تجربه کنند.
سیستمهای درجهبندی زخم پای دیابتی رایج و کاربردی
برای مدیریت انواع زخمهای دیابتی، استفاده از سیستمهای درجهبندی دقیق و استاندارد، نقشی حیاتی در تعیین میزان آسیب، شدت زخم و انتخاب بهترین روش درمان ایفا میکند. این سیستمها به پزشکان و تیمهای درمانی امکان میدهند تا با دقت بالا وضعیت زخم را ارزیابی کنند و بر اساس آن، تصمیمات درمانی مؤثر و به موقع اتخاذ نمایند. در واقع، درجهبندی زخم پای دیابتیک نه تنها به شناسایی وضعیت کنونی زخم کمک میکند، بلکه روند پیشرفت یا بهبود آن را نیز به طور مستمر تحت نظر قرار میدهد. اهمیت این امر به حدی است که میتواند از بروز عوارض جدی و حتی قطع عضو جلوگیری کند.
سیستمهای متعددی برای درجهبندی زخم پای دیابتی طراحی شدهاند، اما سه سیستم اصلی که بیشترین کاربرد را در کلینیکها و مراکز تخصصی دارند عبارتاند از: سیستم واگنر (Wagner)، سیستم تگزاس (University of Texas) و سیستم PEDIS. هر یک از این سیستمها با رویکرد و معیارهای خاص خود، زخمها را ارزیابی کرده و راهنماییهای تخصصی برای درمان ارائه میدهند.
با وجود تفاوت در معیارها و ساختار این سیستمها، هدف مشترک آنها کمک به پیشگیری از عوارض جدی و بهبود سریعتر زخمها است. استفاده صحیح و به موقع از این سیستمهای درجهبندی به ویژه در مراقبت از بیماران دیابتی که دچار زخم پای دیابتیک هستند، میتواند از پیشرفت زخم و مشکلاتی مانند سیاه شدن پای دیابتی جلوگیری کند. همچنین، این سیستمها امکان ارزیابی مستمر و پیگیری وضعیت زخمها را فراهم میآورند که این امر برای بهبود کیفیت زندگی بیماران و کاهش هزینههای درمان بسیار مهم است.
سیستم واگنر (Wagner) درجهبندی زخم پای دیابتیک بر اساس عمق و عفونت
سیستم واگنر یکی از قدیمیترین و شناختهشدهترین سیستمها در حوزه درجهبندی زخم پای دیابتیک است. این سیستم بر اساس عمق زخم و وجود یا عدم وجود عفونت، زخمها را به شش درجه از 0 تا 5 تقسیمبندی میکند. درجه 0 به وضعیت پوستی سالم اما در معرض خطر اشاره دارد، در حالی که درجه 5 نشاندهنده نکروز گسترده و احتمال نیاز به قطع عضو است. این سیستم به دلیل سادگی و وضوح معیارها، مورد توجه بسیاری از متخصصان قرار گرفته و در تعیین سریع شدت زخم بسیار کاربردی است.
- درجه 0: پوست سالم اما در معرض خطر، بدون زخم آشکار.
- درجه 1: زخم سطحی بدون عفونت یا نکروز، معمولاً در نواحی مانند زخم دیابت کف پا دیده میشود.
- درجه 2: زخم عمیقتر که ممکن است به بافت زیرین نفوذ کند اما هنوز عفونت شدید ندارد.
- درجه 3: وجود عفونت همراه با ابسه یا التهاب عمیقتر که نیازمند درمان جدی است.
- درجه 4: نکروز محدود به ناحیه کوچک، نشانهای از آسیب شدید عروقی.
- درجه 5: نکروز گسترده و خطرناک که معمولاً نیازمند قطع عضو است.
این سیستم ساده و کاربردی است و کمک میکند تا شدت زخم را به سرعت ارزیابی و درمان متناسب انتخاب شود.
سیستم تگزاس (University of Texas) ارزیابی چندبعدی برای درمان بهینه زخم دیابتی روی پا
سیستم تگزاس اما رویکردی جامعتر دارد و علاوه بر عمق زخم، سطح زخم و همچنین وجود عفونت یا ایسکمی را در نظر میگیرد. این چندبعدی بودن، امکان شناسایی بهتر وضعیت زخم و انتخاب درمان مناسب را فراهم میکند. برای مثال، در مواردی که زخم عمیق است اما عفونت یا ایسکمی وجود ندارد، روشهای درمانی متفاوتی نسبت به زخمهای همراه با عفونت و یا اختلال در خونرسانی لازم است. سیستم تگزاس به خصوص در بررسی زخم دیابتی روی ساق پا و زخم دیابت کف پا بسیار مؤثر است و کمک میکند درمان هدفمندتری ارائه شود.
- سطح زخم: شامل زخمهای سطحی تا عمیق با نفوذ به عضله، تاندون یا استخوان.
- عمق زخم: تعیینکننده میزان تخریب بافت که نقشی کلیدی در انتخاب روش درمان دارد.
- وجود عفونت یا ایسکمی: شناسایی این عوامل کمک میکند تا درمانهای هدفمندتری مانند آنتیبیوتیک یا بازسازی عروق ارائه شود.
این سیستم با ترکیب عوامل مختلف، تصویر جامعی از وضعیت زخم ارائه میدهد که برای مدیریت موثر بیماری ضروری است.
سیستم PEDIS استانداردی دقیق برای ارزیابی جامع زخم پای دیابتیک
سیستم PEDIS که به عنوان یک استاندارد جهانی برای درجهبندی زخمهای دیابتی شناخته میشود، پنج فاکتور کلیدی شامل پرفیوژن (جریان خون)، میزان گستردگی، عمق و شدت، وجود عفونت و شدت ایسکمی را مورد بررسی قرار میدهد. این سیستم با دقت بالا، زخمها را در ابعاد مختلف ارزیابی میکند و به تیم درمانی کمک میکند تا تمام جوانب وضعیت بیمار را در نظر بگیرند. این ارزیابی جامع برای زخمهای پیچیده و مقاوم به درمان بسیار مفید است و در بهبود نتایج درمانی تاثیرگذار است.
- ارزیابی پرفیوژن: بررسی میزان جریان خون به ناحیه زخم برای تشخیص وجود ایسکمی.
- میزان گستردگی زخم: تعیین وسعت سطح آسیبدیده.
- عمق و شدت: ارزیابی عمیقتر زخم که نشاندهنده میزان نفوذ به بافتهای زیرین است.
- وجود عفونت: بررسی علائم عفونت که میتواند روند بهبودی را مختل کند.
- شدت ایسکمی: تعیین درجه کمخونی بافتی که عامل مهمی در تاخیر درمان و بروز عوارض است.
سیستم PEDIS به پزشکان امکان میدهد تا با دقت بالاتری زخم را بررسی و بر اساس آن درمان تخصصی ارائه دهند.
| سیستم درجهبندی | معیارهای اصلی ارزیابی | شرح درجات و فاکتورها |
| سیستم واگنر (Wagner) | عمق زخم، وجود یا عدم وجود عفونت، نکروز | – درجه 0: پوست سالم اما در معرض خطر- درجه 1: زخم سطحی بدون عفونت- درجه 2: زخم عمیقتر بدون عفونت شدید- درجه 3: عفونت عمیق و ابسه- درجه 4: نکروز محدود- درجه 5: نکروز گسترده، احتمال قطع عضو |
| سیستم تگزاس (University of Texas) | سطح زخم، عمق زخم، وجود عفونت یا ایسکمی | – سطح زخم: سطحی تا نفوذ به عضله و استخوان- عمق زخم: میزان تخریب بافت- عفونت/ایسکمی: تعیین نیاز به درمان خاص |
| سیستم PEDIS | پرفیوژن (جریان خون)، میزان گستردگی، عمق و شدت، وجود عفونت، شدت ایسکمی | پرفیوژن: ارزیابی خونرسانی- گستردگی: وسعت زخم- عمق/شدت: نفوذ به بافتها- عفونت: وجود یا عدم وجود- ایسکمی: درجه کمخونی بافتی |
روشهای تشخیص زخمهای دیابتی: معاینه بالینی، تصویربرداری و آزمایشهای تکمیلی برای مدیریت بهینه زخم پای دیابتیک
تشخیص دقیق و به موقع زخم پای دیابتیک یکی از ارکان اساسی در جلوگیری از پیشرفت بیماری و کاهش عوارض جدی مانند سیاه شدن پای دیابتی یا قطع عضو است. این فرآیند تشخیصی ترکیبی از مهارتهای بالینی پزشک و استفاده از دستگاهها و روشهای پیشرفته تصویربرداری و آزمایشگاهی است که به طور همافزا منجر به ارزیابی جامع و برنامهریزی درمانی هدفمند میشود.
تشخیص موفق زخم دیابتی روی ساق پا یا هر نوع دیگری از انواع زخم های دیابتی مستلزم تلفیق دقیق معاینه بالینی با فناوریهای تصویربرداری و آزمایشهای دقیق است. این رویکرد چندجانبه، امکان درجه بندی زخم پای دیابتی را فراهم کرده و به انتخاب استراتژیهای درمانی موثر و پیشگیری از عوارض شدید کمک میکند. بدین ترتیب، پزشک با بهرهگیری از دانش تخصصی و امکانات تجهیزاتی، نقش کلیدی در حفظ سلامت بیمار و جلوگیری از پیشرفت زخمهای دیابتی ایفا مینماید.
معاینه بالینی زخم پای دیابتیک؛ گام نخست در تشخیص زخم دیابتی روی پا و ساق
تشخیص زخمهای دیابتی اغلب با معاینه بالینی آغاز میشود؛ جایی که پزشک متخصص با استفاده از مشاهده مستقیم، لمس و پرسشهای دقیق درباره علائم بیمار، محل، اندازه، عمق و ویژگیهای زخم را بررسی میکند. این مرحله، پایه و اساس تشخیص است که بدون نیاز به دستگاههای پیچیده، بسیاری از نکات مهم درباره وضعیت زخم را روشن میسازد. در معاینه بالینی، توجه ویژهای به نواحی پرخطر مانند زخم دیابتی روی پا، به خصوص در نقاط فشار مانند کف و ساق پا (مثلاً زخم دیابت ساق پا و زخم دیابت کف پا)، صورت میگیرد.
معاینه بالینی اولین و مهمترین گام در تشخیص زخمهای دیابتی است. پزشک با مشاهده دقیق، لمس و بررسی نقاط مختلف پا از جمله کف و ساق، شدت زخم، وجود عفونت، تغییرات رنگ پوست و حساسیت بافتها را ارزیابی میکند. در این مرحله، ارزیابی علائم هشداردهنده مانند ترشحات، بوی بد یا تورم به تشخیص زخمهای پیچیده کمک میکند. همچنین معاینه بالینی امکان شناسایی تغییر شکل پا که میتواند عامل فشار بر نقاط خاص و منجر به زخم دیابت ساق پا یا زخم دیابت کف پا شود را فراهم میآورد.
روشهای تصویربرداری در تشخیص انواع زخمهای دیابتی و بررسی زخم دیابت کف پا و ساق پا
برای تکمیل اطلاعات بالینی، پزشک از روشهای تصویربرداری بهره میبرد که امکان مشاهده دقیقتر ساختارهای زیرپوستی، ارزیابی عمق زخم و تشخیص درگیری استخوان (استئومیلیت) را فراهم میکند. دستگاههایی مانند رادیولوژی ساده، سونوگرافی، MRI و CT scan در این زمینه نقش حیاتی دارند. به طور مثال، MRI به عنوان یکی از حساسترین روشها برای تشخیص عفونتهای عمقی و میزان آسیبهای بافت نرم شناخته شده است. این روشها به پزشک اجازه میدهند تا نوع و شدت زخم را بهتر بشناسد و در صورت نیاز، مداخلات درمانی به موقع و هدفمند را آغاز کند.
تصویربرداری ابزار کمکی و بسیار کارآمدی است که به شناسایی عمق زخم پای دیابتیک، آسیب به استخوانها و بافتهای نرم اطراف کمک میکند. رایجترین روشها شامل رادیوگرافی ساده، سونوگرافی، MRI و سیتی اسکن میشود. این تکنیکها میتوانند وجود عفونت استخوانی (استئومیلیت) را مشخص کرده و میزان پیشرفت زخم را ارزیابی کنند. بهکارگیری این روشها برای تعیین دقیق نوع و عمق زخم، بهویژه در موارد زخم دیابتی روی ساق پا که احتمال گسترش عفونت بالا است، بسیار حیاتی است.
آزمایشهای تکمیلی در تشخیص و درجه بندی زخم پای دیابتیک برای پیشگیری از سیاه شدن پای دیابتی
علاوه بر این، آزمایشهای تکمیلی همچون آزمایش خون و کشت میکروبی از نمونههای زخم، به شناسایی عفونتهای مزمن و وضعیت کلی بیمار کمک میکنند. این آزمایشها به پزشک این امکان را میدهند که روند درمان را متناسب با شرایط اختصاصی هر بیمار تنظیم کند، به ویژه در موارد پیچیده و مقاوم به درمان. همچنین، آزمایشهای مرتبط با کنترل قند خون، از جمله اندازهگیری HbA1c، نشاندهنده میزان موفقیت کنترل دیابت بوده و تأثیر مستقیمی بر روند بهبود زخم دارد.
آزمایشهای تکمیلی شامل آزمایش خون و کشت نمونه از زخم است که به تشخیص عفونتهای میکروبی و وضعیت سیستم ایمنی بدن کمک میکند. آزمایشهایی مانند شمارش گلبولهای سفید، سطح گلوکز خون و هموگلوبین A1c، شاخصهایی از کنترل قند خون و توان دفاعی بیمار ارائه میدهند. همچنین کشت باکتری از محل زخم به انتخاب آنتیبیوتیک مناسب کمک میکند. این آزمایشها نقشی کلیدی در مدیریت زخم پای دیابتیک دارند و به جلوگیری از پیشرفت به وضعیتهای بحرانی مانند سیاه شدن پای دیابتی کمک میکنند.
پیشگیری موثر از زخم پای دیابتیک: مراقبت روزانه پا، انتخاب کفش مناسب و کنترل دقیق قند خون
اهمیت پیشگیری در اینجا نه تنها به خاطر کاهش احتمال بروز زخم است، بلکه جلوگیری از پیشرفت سریع و عوارض خطرناکی مثل سیاه شدن پای دیابتی و حتی قطع عضو، را شامل میشود. از آنجایی که درمان این زخمها اغلب دشوار و زمانبر است، اتخاذ راهکارهای پیشگیرانه دقیق و مستمر میتواند به عنوان سنگ بنای حفظ سلامت و کیفیت زندگی بیماران دیابتی شناخته شود. در این قسمت، به معرفی و تشریح راهکارهای کلیدی پیشگیری از انواع زخم های دیابتی پرداخته میشود تا افراد در معرض خطر با آگاهی کامل و اقدامات مناسب، بتوانند از آسیبهای جدی و عواقب تلخ آن پیشگیری کنند.
مراقبت روزانه از پا: کلید اصلی پیشگیری از زخم پای دیابتیک
مراقبت منظم و دقیق از پا، یکی از مهمترین اصول حفظ سلامت در بیماران دیابتی است. هر روز، باید پاها را به دقت معاینه کرد تا هرگونه تغییر رنگ، تورم، خشکی یا زخم کوچک شناسایی شود. استفاده از آب ولرم برای شستوشو و خشک کردن کامل پاها، به خصوص بین انگشتان، از ایجاد عفونتهای قارچی جلوگیری میکند. همچنین، استفاده از مرطوبکنندهها به حفظ رطوبت پوست کمک میکند، اما نباید بین انگشتان مالیده شود زیرا رطوبت بیش از حد آن ناحیه، محیط مناسبی برای رشد قارچها فراهم میکند. معاینه منظم توسط پزشک و پیگیری دقیق درجه بندی زخم پای دیابتی، به تشخیص زودهنگام و پیشگیری از پیشرفت آسیبها کمک میکند.
انتخاب کفش مناسب: حفاظت بیبدیل در برابر زخم دیابتی کف پا
کفشهای استاندارد و طبی، نقش محافظتی مهمی در جلوگیری از فشارهای مکانیکی و ایجاد زخم دارند. بیماران دیابتی باید از پوشیدن کفشهای تنگ، پاشنه بلند یا نامناسب خودداری کنند که میتوانند باعث ایجاد نقاط فشار و به دنبال آن زخم دیابت ساق پا یا زخم دیابت کف پا شوند. کفشها باید دارای کفی نرم و اندازه مناسب باشند تا از وارد آمدن آسیب به پوست و بافتهای زیرین جلوگیری کنند. همچنین، استفاده از کفیهای سفارشی و محافظهای مخصوص میتواند فشارهای موضعی را کاهش داده و ریسک بروز زخم را کاهش دهد. نظافت و خشک نگه داشتن کفشها نیز در پیشگیری از عفونتها بسیار مؤثر است.
کنترل دقیق قند خون: پیشگیری از بروز و تشدید انواع زخمهای دیابتی
کنترل مستمر و دقیق قند خون، پایهایترین و مؤثرترین اقدام در پیشگیری از بروز انواع زخم های دیابتی است. هایپرگلیسمی مزمن به طور مستقیم به آسیب عصبی و عروقی منجر میشود و روند التیام زخمها را به شدت کند میکند. نگهداری قند خون در محدوده هدف، با پایبندی به رژیم غذایی، ورزش منظم و استفاده درست از داروهای تجویزی، نهتنها از بروز انواع زخم های دیابتی جلوگیری میکند بلکه روند بهبودی را تسریع میبخشد. پایش منظم قند خون و مشاوره با تیم پزشکی، به شناسایی زودهنگام نوسانات قندی و پیشگیری از پیامدهای خطرناک کمک میکند.
جلوگیری از فشارهای مکانیکی و آسیبهای پوستی
یکی از دلایل اصلی بروز زخم دیابتی روی ساق پا و زخم دیابتی روی پا، فشارهای مکانیکی مکرر و آسیبهای ناشی از تروماهای کوچک است. بیماران باید از ایستادن و راه رفتن طولانی روی سطوح سخت خودداری کنند و در صورت نیاز از محافظهای مناسب مانند جورابهای مخصوص دیابتی استفاده نمایند. همچنین، باید از برداشتن اشیاء تیز یا سنگریزهها از داخل کفشها اطمینان حاصل شود تا از ایجاد زخمهای کوچک جلوگیری شود. این مراقبتها به ویژه برای کسانی که دچار تغییر شکل پا هستند، اهمیت ویژه دارد.
پایش و مراقبت تخصصی: نقش معاینههای دورهای در پیشگیری
معاینات منظم توسط پزشک متخصص دیابت یا پای دیابتی، بخش جداییناپذیر پیشگیری است. ارزیابیهای بالینی، درجه بندی زخم پای دیابتی و بررسی عروق و اعصاب پا به کمک روشهای تخصصی، امکان شناسایی زخمهای پنهان و آسیبهای اولیه را فراهم میکند. در موارد لزوم، اقدامات درمانی سریع و مداخلات تخصصی میتوانند از پیشرفت زخم و وقوع عوارض خطرناک مانند سیاه شدن پای دیابتی جلوگیری کنند. آموزشهای تخصصی به بیمار و خانواده نیز در تقویت خودمراقبتی نقش بسزایی دارد.
رعایت بهداشت و تغذیه سالم؛ تقویت سیستم ایمنی بدن
تغذیه مناسب و رعایت بهداشت فردی، از دیگر عوامل مهم در پیشگیری از زخم پای دیابتیک هستند. مصرف مواد غذایی سرشار از آنتیاکسیدانها، ویتامینها و مواد معدنی، به تقویت سیستم ایمنی و بهبود روند ترمیم بافتها کمک میکند. همچنین، ترک سیگار و کاهش مصرف الکل به حفظ سلامت عروق و جلوگیری از بدتر شدن ایسکمی و اختلالات عصبی کمک مینماید. استفاده از پوشاک مناسب و محافظت از پا در برابر دماهای شدید نیز باید مورد توجه قرار گیرد.
یکی از نکات جالب در زمینه تغذیه بیماران دیابتی، مصرف میوههای خشک مانند مویز برای دیابتی ها است. مویز، با وجود داشتن قند طبیعی، حاوی مقادیر قابل توجهی فیبر، آنتیاکسیدانها و مواد معدنی است که به بهبود متابولیسم گلوکز و کاهش استرس اکسیداتیو کمک میکند. البته، مصرف آن باید با دقت و در حد متعادل صورت گیرد تا از افزایش ناخواسته قند خون جلوگیری شود. این مثال نشان میدهد که داشتن یک رژیم غذایی متعادل و دقیق، همراه با آگاهی نسبت به تأثیرات هر ماده غذایی، در پیشگیری از زخمهای مزمن و جلوگیری از پیشرفت بیماری، اهمیت فراوانی دارد.
آیا تمام زخمهای پای دیابتیک منجر به قطع عضو میشوند؟
خیر، تمام زخمهای پای دیابتیک منجر به قطع عضو نمیشوند و این نکتهای بسیار امیدوارکننده برای بیماران دیابتی است. زخمهای پای دیابتیک در مراحل اولیه، معمولاً قابل کنترل و درمان هستند به شرطی که به موقع تشخیص داده شده و مراقبتهای لازم بهدقت انجام شود. قطع عضو تنها در شرایط بسیار وخیم و پیشرفته زخمها اتفاق میافتد، زمانی که آسیبها عمیق شده و عفونت گستردهای به بافتهای زیرین، استخوان یا جریان خون نفوذ کرده باشد.
عوامل متعددی میتوانند خطر قطع عضو را افزایش دهند، از جمله عدم کنترل مناسب قند خون، وجود عفونت مقاوم به درمان، اختلالات شدید خونرسانی (ایسکمی) و تاخیر در شروع درمان. زمانی که زخم دیابتی به مرحلهای برسد که باعث سیاه شدن پای دیابتی شود، یعنی بافتها دچار نکروز یا مرگ سلولی شدهاند، امکان حفظ عضو بسیار کاهش مییابد و قطع عضو میتواند تنها راه نجات جان بیمار باشد.
با این حال، باید توجه داشت که پیشرفت چنین شرایطی کاملاً قابل پیشگیری است. مراقبت روزانه از پا، رعایت بهداشت، کنترل دقیق و منظم قند خون، انتخاب کفش مناسب و مراجعه به پزشک در صورت مشاهده کوچکترین علائم زخم یا عفونت، میتواند به جلوگیری از وخامت زخمهای پای دیابتیک کمک کند. همچنین، درمانهای تخصصی مانند استفاده از داروهای ضد عفونت، مراقبتهای موضعی و در مواردی روشهای پیشرفتهتر پزشکی، میتواند روند بهبود را تسریع کرده و از پیشرفت زخم جلوگیری کند.
بنابراین، امید واقعی در این است که با اقدامات پیشگیرانه و درمان به موقع، بسیاری از بیماران دیابتی میتوانند از بروز عوارض جدی مانند قطع عضو رهایی یابند و کیفیت زندگی خود را حفظ کنند. اطلاعرسانی و آگاهیبخشی درباره اهمیت مراقبت از پا و تشخیص زودهنگام زخمهای پای دیابتی، کلید اصلی جلوگیری از عواقب خطرناک این عارضه است. به طور خلاصه، قطع عضو تنها در موارد بسیار پیشرفته و شدید زخمهای پای دیابتیک رخ میدهد و با مراقبت صحیح، این روند قابل توقف و معکوس شدن است.
چه زمانی باید به پزشک مراجعه کرد اگر زخم دیابتی روی پا ایجاد شود؟
زمانی که زخم دیابتی روی پا ایجاد میشود، یکی از مهمترین سوالات این است: «چه زمانی باید به پزشک مراجعه کنم؟» پاسخ به این سوال میتواند تفاوت بین بهبودی کامل و پیشرفت به مشکلات جدیتر مانند سیاه شدن پای دیابتی یا حتی قطع عضو باشد. بنابراین، شناخت علائم هشداردهنده و اهمیت اقدام به موقع، نهتنها سلامت پای شما را حفظ میکند بلکه آرامش ذهنی شما را نیز تضمین مینماید.
اولین نشانههایی که باید جدی گرفته شوند شامل قرمزی، تورم، ترشح یا بوی بد از زخم است. اگر این علائم را مشاهده کردید، این همان زمان است که نباید درنگ کنید و حتماً باید به پزشک متخصص مراجعه کنید. چرا؟ زیرا در بیماران دیابتی، زخمها به دلیل مشکلاتی مانند اختلال در خونرسانی و کاهش حس محافظتی، ممکن است به سرعت عفونی و عمیق شوند. مراجعه به موقع به پزشک باعث میشود که از طریق درجه بندی زخم پای دیابتی، شدت و عمق آسیب به درستی ارزیابی شود و درمان هدفمند آغاز گردد.
یکی دیگر از موارد مهم، عدم بهبود زخم طی چند روز یا افزایش درد است. ممکن است احساس کنید زخم رو به بهبود است، اما در واقع ممکن است عفونت در لایههای زیرین پیشرفت کند. به یاد داشته باشید، در دیابت روند ترمیم زخم کندتر است و به همین دلیل نیاز به مراقبت ویژه و پیگیری مداوم دارد.
شاید بپرسید: «آیا میتوانم خودم مدیریت کنم؟» پاسخ کوتاه: در موارد بسیار جزئی و بدون علائم عفونت، میتوان با مراقبتهای دقیق روزانه اقدام کرد. اما برای هر گونه تغییر رنگ پوست، تورم یا درد غیرمعمول، مراجعه فوری به پزشک ضروری است. چرا که درمانهای تخصصی مانند استفاده از آنتیبیوتیکهای موضعی، درمانهای پیشرفته با ترکیبات ضد التهاب و گاهی روشهای نوین، به تسریع بهبودی کمک میکنند.
نکته دیگری که اغلب نادیده گرفته میشود، نقش تغذیه و مکملها در بهبود زخم است. استفاده از مواد طبیعی و مکملهایی مثل گانودرما برای دیابت (قارچ گانودرما)، که خواص ضد التهابی و تقویتکننده سیستم ایمنی دارد، میتواند به روند درمان کمک قابل توجهی کند. البته این مکملها باید تحت نظر پزشک و همراه با درمانهای پزشکی استاندارد مصرف شوند تا بهترین نتیجه حاصل شود.
اگر میخواهید از عواقب وخیمتر مثل سیاه شدن پای دیابتی جلوگیری کنید، هیچ وقت زمان را از دست ندهید. به یاد داشته باشید، مراجعه به موقع و مراقبتهای تخصصی میتواند به شما کمک کند زخم را در مراحل اولیه کنترل کرده و از پیشرفت آن جلوگیری کنید. پس اگر هر یک از علائم هشداردهنده را دیدید یا حتی شک داشتید، بلافاصله اقدام کنید و به پزشک مراجعه نمایید.
این تصمیم به موقع، سلامت و کیفیت زندگی شما را حفظ خواهد کرد و از نگرانیهای آینده جلوگیری میکند. پس هیچ وقت در برابر زخمهای پای دیابتی کوتاهی نکنید؛ چرا که پیشگیری و درمان زودهنگام همیشه بهترین سرمایهگذاری برای سلامتی شماست.
در کنار تمام روشهای درمانی موجود، ازن تراپی برای زخم پای دیابتی بهعنوان یکی از رویکردهای نوین و اثباتشده، توانسته توجه بسیاری از پزشکان و بیماران را جلب کند. این روش با استفاده از خواص ضدباکتری، ضدالتهابی و بهبوددهنده جریان خون ازن، نهتنها به مهار عفونتهای مقاوم کمک میکند، بلکه اکسیژنرسانی به بافت آسیبدیده را افزایش داده و فرآیند ترمیم را شتاب میبخشد.
مزیت مهم این روش، توانایی آن در فعالسازی مکانیسمهای طبیعی بازسازی بافت و تحریک تولید کلاژن است؛ عواملی که برای بسته شدن سریعتر زخم و جلوگیری از گسترش آسیب حیاتیاند. همچنین، این روش میتواند نیاز به مصرف طولانیمدت آنتیبیوتیکها را کاهش داده و از بروز عوارض جانبی داروها پیشگیری کند. به همین دلیل، انجام ازن تراپی تحت نظر تیم درمانی مجرب، بهعنوان یک گزینه مکمل یا حتی درمان اصلی، میتواند نقش تعیینکنندهای در جلوگیری از پیشرفت زخم و حفظ سلامت اندام ایفا نماید.